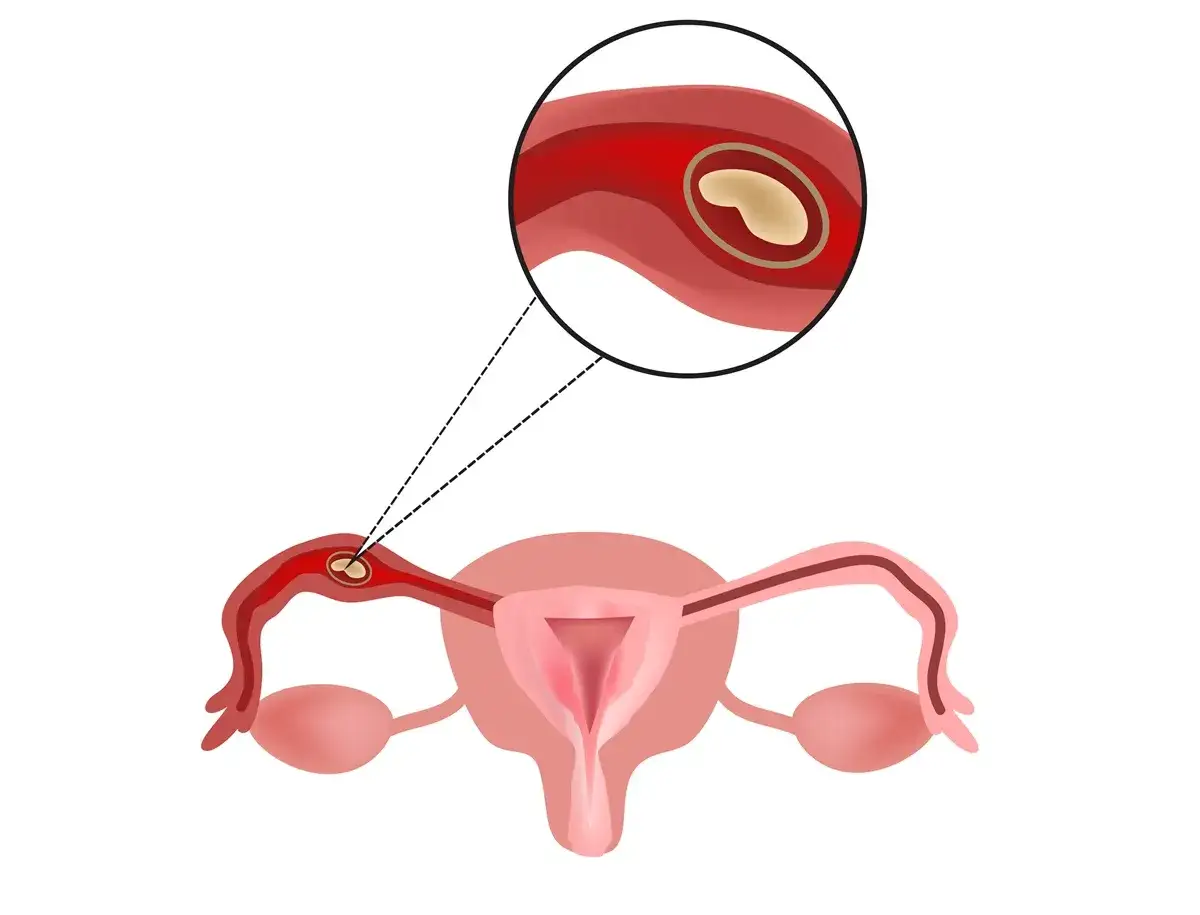
Ciąża pozamaciczna, zwana również ektopową, to stan, w którym zapłodniona komórka jajowa zagnieżdża się poza jamą macicy. Jest to poważne zagrożenie dla zdrowia i życia kobiety, ponieważ zarodek nie ma szans na prawidłowy rozwój i donoszenie ciąży, a jego wzrost poza macicą może prowadzić do wewnętrznego krwotoku. Zrozumienie tego zjawiska, jego objawów i konieczności szybkiej interwencji medycznej jest absolutnie kluczowe dla bezpieczeństwa każdej przyszłej mamy.
Ciąża pozamaciczna co to jest i dlaczego wymaga natychmiastowej uwagi?
- Definicja: Ciąża pozamaciczna to zagnieżdżenie się zapłodnionej komórki jajowej poza jamą macicy, najczęściej w jajowodzie.
- Brak szans na rozwój: Zarodek nie może rozwijać się prawidłowo poza macicą, a ciąży pozamacicznej nie da się przenieść.
- Najczęstsza lokalizacja: W około 97% przypadków ciąża ektopowa rozwija się w jajowodzie.
- Kluczowe objawy: Należą do nich ból w podbrzuszu (często jednostronny), plamienie lub krwawienie z dróg rodnych oraz objawy wstrząsu w przypadku pęknięcia.
- Poważne zagrożenie: Jest to stan zagrażający życiu, wymagający natychmiastowej diagnozy i leczenia.
- Wczesna diagnoza to podstawa: Szybkie rozpoznanie jest kluczowe dla minimalizacji ryzyka powikłań i zachowania płodności.
Czym dokładnie jest ciąża ektopowa? Definicja bez medycznego żargonu
Kiedy mówimy o ciąży pozamacicznej, mam na myśli sytuację, w której zapłodniona komórka jajowa, zamiast zagnieździć się bezpiecznie w błonie śluzowej macicy, wybiera sobie inne, niestety nieodpowiednie miejsce. Najczęściej jest to jajowód, ale zdarza się, że zarodek zagnieżdża się w jajniku, jamie brzusznej, a nawet w szyjce macicy. Niezależnie od lokalizacji, poza macicą nie ma warunków do prawidłowego rozwoju płodu, co oznacza, że taka ciąża nie ma szans na donoszenie.
Jak często występuje? Statystyki, które dają do myślenia
Ciąża pozamaciczna nie jest zjawiskiem marginalnym. Szacuje się, że dotyczy ona około 1-2% wszystkich ciąż. Chociaż medycyna poczyniła ogromne postępy w diagnostyce i leczeniu, nadal stanowi ona jedną z głównych przyczyn zgonów kobiet w pierwszym trymestrze ciąży. To pokazuje, jak ważne jest, aby każda kobieta była świadoma ryzyka i potrafiła rozpoznać niepokojące sygnały.
Dlaczego zarodek nie może przetrwać poza macicą? Smutna prawda
Niestety, poza jamą macicy nie ma odpowiednich warunków do rozwoju zarodka. Macica jest jedynym organem w ciele kobiety, który jest przystosowany do utrzymania i wzrostu płodu przez dziewięć miesięcy. Inne miejsca, takie jak jajowody, jajniki czy jama brzuszna, nie są w stanie zapewnić zarodkowi niezbędnego odżywiania, przestrzeni ani ochrony. Wzrost zarodka w tych lokalizacjach prowadzi do uszkodzenia tkanek matki, co może skutkować wewnętrznym krwotokiem, a w konsekwencji poważnym zagrożeniem dla życia. Nie ma też możliwości, aby zarodek z ciąży pozamacicznej został "przeszczepiony" do macicy; jest to medycznie niemożliwe.
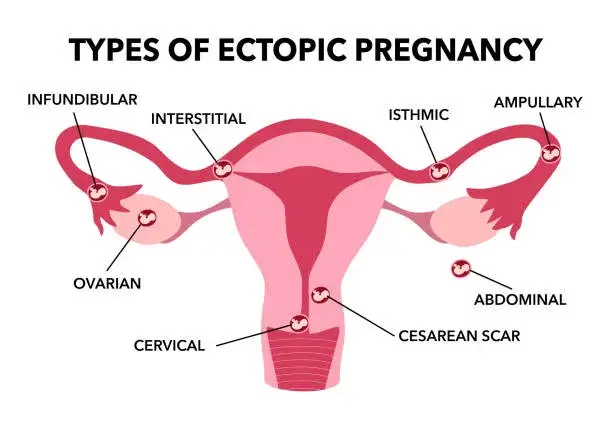
Gdzie najczęściej rozwija się ciąża pozamaciczna?
Jajowód: dlaczego to najczęstsze miejsce implantacji?
Zdecydowana większość, bo aż około 97% ciąż pozamacicznych, rozwija się w jajowodzie. Najczęściej dzieje się to w jego części bańkowej, stanowiącej około 80% przypadków ciąż jajowodowych. Jajowód, mimo że jest drogą transportu komórki jajowej do macicy, nie jest przystosowany do jej zagnieżdżenia. Jego wąskie światło i delikatne ściany nie są w stanie pomieścić rozwijającego się zarodka, co nieuchronnie prowadzi do jego uszkodzenia i pęknięcia jajowodu, jeśli ciąża nie zostanie zdiagnozowana i leczona na czas.
Rzadsze, ale równie groźne przypadki: ciąża jajnikowa, brzuszna i szyjkowa
Choć znacznie rzadziej, ciąża ektopowa może zagnieździć się również w innych miejscach. Około 3% przypadków to ciąża jajnikowa, a około 1,4% to ciąża brzuszna, gdzie zarodek implantuje się bezpośrednio w jamie brzusznej. Czasami zdarza się też ciąża szyjkowa, czyli zagnieżdżenie w szyjce macicy. Te rzadkie lokalizacje, choć mniej powszechne, są równie poważne i mogą prowadzić do bardzo groźnych powikłań, w tym obfitych krwotoków.
Ciąża heterotopowa: wyjątkowa sytuacja, gdy w grę wchodzi podwójne życie
Warto wspomnieć o niezwykle rzadkim zjawisku, jakim jest ciąża heterotopowa. Jest to sytuacja, w której jednocześnie występują dwie ciąże: jedna prawidłowo zlokalizowana w macicy i druga, pozamaciczna. To wyjątkowo skomplikowany przypadek, który wymaga bardzo precyzyjnej diagnostyki i leczenia, aby spróbować uratować ciążę wewnątrzmaciczną, jednocześnie eliminując zagrożenie ze strony ciąży ektopowej.
Sygnały alarmowe: Jak rozpoznać objawy ciąży pozamacicznej?
Pierwsze symptomy, które łatwo pomylić z normalną ciążą
Początkowe objawy ciąży pozamacicznej bywają bardzo mylące, ponieważ często przypominają te, które towarzyszą prawidłowej ciąży. Kobieta może zauważyć zatrzymanie miesiączki, doświadczać tkliwości piersi, nudności, a nawet wymiotów. To właśnie ta początkowa zbieżność sprawia, że wiele kobiet nie podejrzewa niczego złego, co niestety opóźnia diagnozę.
Ból brzucha: jaki charakter bólu powinien Cię zaniepokoić?
Jednym z najbardziej charakterystycznych i niepokojących objawów jest ból w podbrzuszu. Zazwyczaj pojawia się on między 6. a 10. tygodniem ciąży i często jest jednostronny. Może mieć charakter kłujący, skurczowy lub tępy, ale uporczywy. Co więcej, w niektórych przypadkach ból może promieniować do barku. To jest bardzo ważny sygnał alarmowy, ponieważ świadczy o podrażnieniu przepony przez krew, która wydostała się do jamy brzusznej w wyniku uszkodzenia jajowodu. Taki objaw zawsze wymaga natychmiastowej konsultacji lekarskiej.
Plamienie czy krwawienie? Różnice, na które musisz zwrócić uwagę
Plamienie lub krwawienie z dróg rodnych to kolejny symptom, który powinien wzbudzić czujność. W przeciwieństwie do krótkotrwałego, delikatnego plamienia implantacyjnego, które może wystąpić we wczesnej, prawidłowej ciąży, krwawienie w ciąży pozamacicznej jest zazwyczaj bardziej obfite, ciemniejsze i może utrzymywać się dłużej. Niekiedy przypomina ono spóźnioną miesiączkę, co również może być mylące. Każde nietypowe krwawienie w ciąży powinno być jak najszybciej skonsultowane z lekarzem.
Kiedy objawy stają się dramatyczne? Pęknięcie jajowodu jako stan zagrożenia życia
Najgroźniejszym scenariuszem jest pęknięcie jajowodu, co jest stanem bezpośredniego zagrożenia życia. W takiej sytuacji objawy stają się dramatyczne i wymagają natychmiastowej pomocy medycznej. Kobieta doświadcza nagłego, niezwykle silnego bólu w podbrzuszu, często promieniującego na całą jamę brzuszną. Dołączają do tego objawy wstrząsu krwotocznego: bladość skóry, zimne poty, przyspieszone bicie serca, spadek ciśnienia krwi, zawroty głowy, a nawet omdlenie. W takiej sytuacji liczy się każda minuta wezwanie pogotowia ratunkowego jest absolutnie konieczne.
Czynniki ryzyka: Kto jest bardziej narażony na ciążę pozamaciczną?
Twoja historia medyczna ma znaczenie: przebyte infekcje, operacje i endometrioza
Moje doświadczenie pokazuje, że pewne czynniki znacząco zwiększają ryzyko wystąpienia ciąży pozamacicznej. Wiele z nich wiąże się z historią medyczną kobiety:
- Przebyta ciąża pozamaciczna: Jeśli raz doświadczyłaś ciąży ektopowej, ryzyko jej ponownego wystąpienia wzrasta o około 15%. To jeden z najsilniejszych czynników ryzyka.
- Przebyte operacje w obrębie miednicy mniejszej: Zwłaszcza te dotyczące jajowodów, np. po operacji usunięcia torbieli jajnika lub po przebytych stanach zapalnych, mogą prowadzić do uszkodzenia i zwężenia jajowodów, utrudniając prawidłowy transport zapłodnionej komórki jajowej.
- Stany zapalne narządów miednicy mniejszej (PID): Często są one wynikiem infekcji przenoszonych drogą płciową, takich jak te wywołane przez Chlamydia trachomatis. Infekcje te mogą uszkadzać rzęski w jajowodach, które są odpowiedzialne za przesuwanie komórki jajowej.
- Endometrioza: Ta choroba, charakteryzująca się obecnością tkanki podobnej do błony śluzowej macicy poza jej jamą, może również wpływać na strukturę i funkcjonowanie jajowodów, zwiększając ryzyko ciąży ektopowej.
Czy techniki wspomaganego rozrodu (in vitro) zwiększają ryzyko?
Tak, niestety, techniki wspomaganego rozrodu, takie jak zapłodnienie in vitro (IVF), choć dają nadzieję wielu parom, wiążą się z nieznacznie zwiększonym ryzykiem ciąży pozamacicznej. Dzieje się tak, ponieważ zarodek jest wprowadzany bezpośrednio do macicy, ale może przemieścić się do jajowodu.
Styl życia a ciąża ektopowa: rola wieku i palenia papierosów
Nie tylko historia medyczna ma znaczenie. Pewne czynniki związane ze stylem życia również mogą wpływać na ryzyko. Wiek jest jednym z nich kobiety powyżej 35. roku życia są bardziej narażone. Palenie papierosów to kolejny czynnik ryzyka, który może negatywnie wpływać na ruchliwość rzęsek w jajowodach, utrudniając transport zapłodnionej komórki jajowej do macicy.
Antykoncepcja a ryzyko: co warto wiedzieć o wkładkach domacicznych?
Wkładki wewnątrzmaciczne (IUD) są bardzo skuteczną metodą antykoncepcji, zapobiegającą ciąży wewnątrzmacicznej. Jednakże, jeśli mimo stosowania wkładki dojdzie do zapłodnienia, istnieje zwiększone prawdopodobieństwo, że będzie to ciąża pozamaciczna. Dzieje się tak, ponieważ IUD są bardzo efektywne w zapobieganiu implantacji w macicy, ale mniej skuteczne w blokowaniu jej w jajowodzie.
Diagnoza ciąży pozamacicznej: Jakie badania są kluczowe?
Badanie krwi beta-hCG: Dlaczego tempo przyrostu hormonu jest tak ważne?
Kluczowym elementem diagnostyki ciąży pozamacicznej jest badanie krwi na obecność gonadotropiny kosmówkowej (beta-hCG). W prawidłowej ciąży poziom tego hormonu powinien podwajać się co 48-72 godziny. W przypadku ciąży pozamacicznej, często obserwujemy wolniejszy przyrost beta-hCG lub jego nieregularne wahania. To daje lekarzowi ważną wskazówkę, że coś jest nie tak i wymaga dalszej, pogłębionej diagnostyki.
Rola USG przezpochwowego w zlokalizowaniu problemu
Równie istotne, a często decydujące, jest przezpochwowe badanie USG. Pozwala ono na uwidocznienie pęcherzyka ciążowego i zlokalizowanie go. Doświadczony ginekolog jest w stanie ocenić, czy pęcherzyk znajduje się w jamie macicy, czy też poza nią. To badanie jest nieocenione w potwierdzeniu lub wykluczeniu ciąży pozamacicznej.
Co oznacza "brak pęcherzyka w macicy" przy wysokim hCG?
Sytuacja, w której badanie krwi wykazuje wysoki poziom beta-hCG, sugerujący ciążę, ale jednocześnie przezpochwowe USG nie uwidacznia pęcherzyka ciążowego w jamie macicy, jest bardzo silną wskazówką do diagnozy ciąży pozamacicznej. W takim przypadku lekarz musi podjąć szybkie działania diagnostyczne i terapeutyczne, aby zapobiec poważnym powikłaniom.
Leczenie ciąży pozamacicznej: Dostępne metody i kiedy są stosowane?
Postępowanie wyczekujące: kiedy lekarz decyduje się na obserwację?
W niektórych, bardzo specyficznych przypadkach, gdy ciąża pozamaciczna jest w bardzo wczesnym stadium, poziom beta-hCG jest niski i samoistnie spada, a stan pacjentki jest stabilny, lekarz może zdecydować się na postępowanie wyczekujące. Oznacza to ścisłe monitorowanie pacjentki, regularne badania beta-hCG i USG, w nadziei, że ciąża obumrze i zostanie wchłonięta przez organizm bez konieczności interwencji. Ta metoda wymaga jednak dużej ostrożności i jest możliwa tylko u wyselekcjonowanych pacjentek.
Leczenie farmakologiczne: na czym polega podanie metotreksatu?
Leczenie farmakologiczne polega na podaniu leku o nazwie metotreksat. Jest to cytostatyk, który hamuje rozwój szybko dzielących się komórek, w tym komórek zarodka. Metotreksat jest stosowany we wczesnych, stabilnych przypadkach ciąży pozamacicznej, gdy zarodek nie jest duży i nie ma jeszcze akcji serca. Jest to metoda mniej inwazyjna niż operacja, ale wymaga ścisłego monitorowania poziomu beta-hCG i stanu pacjentki po podaniu leku.
Kiedy operacja jest nieunikniona? Różnice między laparoskopią a laparotomią
W wielu przypadkach, zwłaszcza gdy ciąża jest bardziej zaawansowana, poziom beta-hCG wysoki, a stan pacjentki niestabilny lub istnieje ryzyko pęknięcia, konieczne jest leczenie operacyjne. Najczęściej wykonuje się laparoskopię jest to metoda małoinwazyjna, polegająca na wprowadzeniu cienkich narzędzi przez niewielkie nacięcia w jamie brzusznej. Podczas laparoskopii lekarz może usunąć samą ciążę, starając się oszczędzić jajowód (salpingotomia), co zwiększa szanse na przyszłe prawidłowe ciąże. W nagłych przypadkach, np. z obfitym krwotokiem lub pęknięciem jajowodu, konieczna może być laparotomia, czyli otwarcie jamy brzusznej, co jest bardziej inwazyjną procedurą.
Usunięcie jajowodu (salpingektomia): kiedy jest to konieczne?
Niestety, w niektórych sytuacjach, aby ratować życie kobiety, konieczne jest usunięcie całego jajowodu, czyli salpingektomia. Dzieje się tak, gdy jajowód jest znacznie uszkodzony, występuje obfite krwawienie, którego nie da się opanować innymi metodami, lub gdy poprzednie próby leczenia (np. farmakologicznego lub oszczędzającego jajowód) zawiodły. Choć jest to trudna decyzja, jest ona niezbędna dla bezpieczeństwa pacjentki.
Życie po ciąży pozamacicznej: Płodność, ryzyko i wsparcie.
Czy po ciąży ektopowej można mieć jeszcze dzieci?
To jedno z najczęściej zadawanych pytań, i chcę Was uspokoić: tak, wiele kobiet po przebyciu ciąży pozamacicznej zachodzi w zdrowe, prawidłowo zlokalizowane ciąże. Oczywiście, wszystko zależy od indywidualnej sytuacji, stanu jajowodów po leczeniu i ogólnego stanu zdrowia. Ważne jest, aby po leczeniu dać sobie czas na regenerację fizyczną i psychiczną, a następnie skonsultować się z lekarzem w sprawie planowania kolejnej ciąży.
Jakie jest ryzyko powtórzenia się sytuacji w przyszłości?
Niestety, przebycie ciąży pozamacicznej zwiększa ryzyko jej ponownego wystąpienia. Szacuje się, że ryzyko to wynosi około 15%. Dlatego tak ważne jest, aby w przypadku kolejnej ciąży od początku być pod ścisłą opieką lekarza i wcześnie wykonać badania diagnostyczne.
Wsparcie psychologiczne po stracie: gdzie szukać pomocy?
Utrata ciąży, nawet tej, która nie miała szans na rozwój, jest zawsze bolesnym doświadczeniem. Ciąża pozamaciczna często wiąże się z traumą, strachem o życie i poczuciem straty. Dlatego wsparcie psychologiczne jest niezwykle ważne. Nie wahajcie się szukać pomocy u specjalistów psychologów, terapeutów lub w grupach wsparcia dla kobiet po stracie ciąży. Rozmowa o swoich uczuciach i przeżyciach może znacząco pomóc w procesie żałoby i powrotu do równowagi.
Przeczytaj również: MOPS w ciąży: Pieniądze, wsparcie i program "Za życiem" przewodnik
Planowanie kolejnej ciąży: jak się przygotować i kiedy jest bezpieczny czas?
Kiedy zdecydujecie się na planowanie kolejnej ciąży po ciąży pozamacicznej, kluczowa jest konsultacja z lekarzem. Specjalista oceni Wasz stan zdrowia, omówi ryzyka i pomoże zaplanować odpowiednie kroki. Często zaleca się odczekanie kilku miesięcy po leczeniu, aby organizm miał czas na pełną regenerację. Lekarz może również zlecić dodatkowe badania, aby ocenić drożność jajowodów i inne czynniki, które mogą wpływać na płodność. Pamiętajcie, że odpowiednie przygotowanie i świadomość ryzyka to najlepsza droga do zdrowej, przyszłej ciąży.